Ehlers-Danlos Syndrom (EDS)
Sist oppdatert 11/05/2020 av Vondtklinikkene – Tverrfaglig Helse
Ehlers-Danlos Syndrom (EDS)
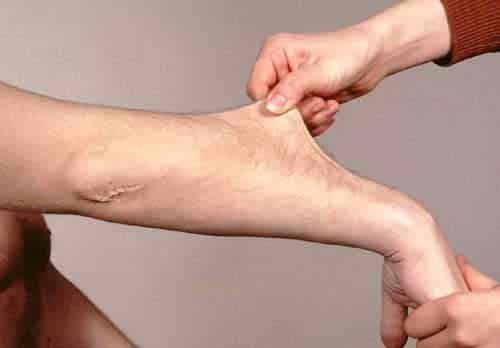
Ehlers-Danlos syndrom er en arvelig bindevevssykdom. Man estimerer at cirka 1 av 5000 personer er rammet av bindevevssykdommen Ehlers-Danlos i Norge. De karakteristiske symptomene på denne lidelsen er hypermobilitet (unormalt fleksible og bevegelige ledd), hyperfleksibel hud (hud som kan strekkes ut utenfor det som er vanlig) og unormal dannelse av arrvev. Lidelsen blir ofte også kalt et hypermobilitetssyndrom (HMS). Lidelsen ble navngitt etter de to legene Edvard Ehlers og Henri-Alexandre Danlos.
Vi gjør også oppmerksom på at det finnes en rekke forskjellige typer av denne bindevevslidelsen – avhengig av hvilket gen eller hvilke genformasjoner som er påvirket. Man klassifiserer de inn i 6 hovedkategorier – men det antas at det finnes over 10 forskjellige varianter av sykdommen. Det som er felles for samtlige er at de alle har en dysfunksjon i produksjon og vedlikehold av kollagen (hovedingrediensen i blant annet sener og ligamenter) – som kan føre til alvorlige komplikasjoner.
Rammet? Meld deg inn i Facebookgruppen «Ehlers-Danlos Syndrom – Norge: Forskning og Nye Funn» for de nyeste oppdateringene rundt forskning og mediaskriverier rundt denne lidelsen. Her kan medlemmer også få hjelp og støtte – til alle døgnets tider – gjennom utveksling av egne erfaringer og råd.
Symptomer: Hvordan kjenne igjen Ehlers-Danlos Syndrom?
Symptomene på EDS vil variere avhengig av hvilken type av lidelsen man har. Du kan se en liste av de 6 vanligste kategoriene innenfor EDS nedenfor. Det som er til felles med alle variantene er at EDS skyldes mangel på, dysfunksjonell oppbygning og/eller skadet kollagen – derfor er det kollageninnholdige strukturer som rammes, blant annet hud, muskler og bindevev.
Årsak: Hvorfor får man Ehlers-Danlos Syndrom (EDS)?
Grunnen til at man får denne bindevevssykdommen er genetiske faktorer. Dette vil si at den forårsakes av arvelige, medfødte genetiske mutasjoner. Hvilken type av Ehlers-Danlos syndrom man får er avhengig av hvilke genformasjoner som er muterte.
Varianter: Hvilke forskjellige typer av Ehlers-Danlos Syndrom finnes?
Man deler EDS inn i 6 hovedkategorier. De deles inn avhengig av hvilke gener og gentyper som er muterte. Vi gjør oppmerksom på at mange av de forskjellige typene av bindevevssykdommen har overlappende symptomer og kliniske tegn.
Type 1 & 2 (den klassiske typen): Denne varianten har ofte mange av de samme symptomene og tegnene som hypermobilitetsgruppen (type 3), men med mer hudinvolvering og symptomer. Det kan tidvis være vanskelig å skille mellom de to gruppene. Skyldes mutasjon i genene COL5A1, COL5A2, COL1A1. Rammer cirka 1 av 20000 personer.
Type 3 (hypermobilitetsvarianten): En av de mest kjente variantene av Ehlers-Danlos syndrom der hypermobilitetssymptomene er blant de mest framtredende – og hvor hudsymptomene er en mindre del av sykdommen. Pasienter med type 3 Ehlers-Danlos syndrom har betydelig høyere forekomst av leddsubluksasjoner (f.eks. når skulderen faller ut av ledd) – både med eller uten traume. Dette skyldes altså nedsatt stabilitet i leddenes sener og ligamenter; de som er ansvalige for å gi støtte i utsatte posisjoner og situasjoner.
Fordi det å få ledd ut av stilling er såpass vanlig i denne typen av EDS, så er det også vanligere med høyere forekomst av smerter og at slitasjeforandringer i ledd oppstår tidligere enn det som er vanlig (som innebærer at yugre personer kan få tilstander av leddslitasje – artrose – som man normalt sett kun ville sett i eldre mennesker). Vanlige steder som kan rammes av artrose er hofter, skuldre og nedre del av ryggen, samt nakken (øvre eller nedre del). Leddene blir altså raskere slitt fordi det er manglende stabilitet i nærliggende sener og ligamenter. Type 3 EDS blir overlappende kalt for hypermobilitetssyndrom (HMS). Type 3 skyldes en mutasjon i genet TNXB og rammer i følge epidemiologiske studier cirka 1 av 10000-15000 personer.
Type 4 (vaskulært Ehlers-Danlos syndrom): En av de sjeldnere og mer dødelige variantene av EDS som innebærer svakheter i arterier og vener – som igjen medfører en høyere risiko for alvorlige – potensielt dødelige – komplikasjoner som ruptur (avrivning) av blodårer og organer. Majoriteten av de rammet blir bare diagnostisert etter sin død.
Karakteristiske trekk ved denne varianten er at personer som er rammet er smålig bygget i kroppsfasong og ofte har meget tynn, nesten gjennomsiktig hud, der man kan se venene tydelig i områder slik som brystkassen, magen og andre steder på kroppen. Personer med denne typen av EDS får også blåmerker av nærmest ingenting og blåmerker kan også oppstå uten fysisk traume.
Alvorlighetsgraden tilstøtende type 4 EDS kommer an på genmutasjonene. Studier har vist at cirka 25 prosent av de diagnostisert med denne typen av EDS utvikler betydelige helsekomplikasjoner innen de har fylt 20 år – og ved fylte 40 år antydes det at mer enn 80 prosent vil ha gjennomgått livstruende komplikasjoner. Denne typen påvirker cirka 1 av 200.000 personer.
Type 6 (kyfoseskoliose): Dette er en ekstremt sjeldent variant av Ehlers-Danlos. Bare 60 rapporterte kasustikker er dokumentert. Kyfoseskoliose-varianten av EDS er karakterisert ved en progressiv utvikling av ryggradstilstanden skoliose, samt blåskjær i det hvite i øynene (skleraen) og alvorlig muskelsvakhet. Dette skyldes genmutasjon i PLOD1.
Type 7A og 7B (artrokalasia): Denne typen av EDS ble tidligere fastsatt ved veldig mobile ledd og dislokasjoner (subluksasjoner) av begge hoftene ved fødsel – men de diagnostiske kriteriene har senere blitt endret. Denne formen er usedvanlig sjelden og kun 30 rapporterte tilfeller har blitt registrert. Den blir ansett som å være betydelig mer alvorlig enn type 3 (hypermobilitetsvarianten).
Alvorlige komplikasjoner: Kan Ehlers-Danlos være farlig eller dødelig?
Ja, Ehlers-Danlos kan være både farlig og dødelig. Det er da spesielt type 4 EDS som er ansett som å være den dødelige av variantene – dette er fordi den påvirker det vaskulære systemet med svakhet i arterie- og venevegger, som igjen kan medføre avrivninger i aorta (hovedpulsåren) og andre blødninger. Andre varianter som ikke påvirker det vaskulære systemet kan ha en helt normal gjennomsnittlig levealder. Andre komplikasjoner kan være ledd ute av posisjon og tidlig utvikling av slitasjegikt (artrose).
Diagnose: Hvordan stilles diagnosen Ehlers-Danlos?
Diagnosen Ehlers-Danlos oppdages ved historietagning / anamnese, klinisk undersøkelse og fastsettes gjennom genetisk testing og en hudbiopsiprøve. Vanlige feildiagnoser kan være kronisk utmattelsessyndrom, ME og hypokondriasis.
Behandling: Hvordan behandles Ehlers-Danlos?
Det finnes ingen kur for EDS. Behandlingen som blir gitt vil kun være symptomlindrende, funksjonsbyggende og ha fokus på å bygge opp rundt mer riktig funksjon for den som er rammet. Grunnet at de med EDS ofte har en god del smerter, så oppsøker de ofte fysikalsk behandling av muskler, sener og ledd. Noen vanlige behandlinger som brukes kan være:
- Akupunktur: For å gi symptomlindring mot muskelsmerter og myofascielle restriksjoner
- Fysioterapi: For både hjelp med trening, rehabilitering og fysikalsk behandling
- Kosthold: Riktig kosthold kan motvirke inflammasjon og gi næring for reparasjon i hud og muskler
- Massasje og muskulær arbeid: Muskel- og leddsmerter er et betydelig problem hos de rammet av EDS
- Tilpasset leddmobilisering: Leddbevegelse er viktig og tilpasset behandling kan lindre smerter i ledd
- Varmtvannsbasseng: Trening i basseng passer ypperlig for de med EDS
Kirurgisk inngrep: Operasjon av Ehlers-Danlos
Grunnet sykdommens lenke til ustabile ledd og leddsmerter, så har denne gruppen en betydelig høyere sjanse for å rammes av dislokasjoner og som tidvis må opereres. F.eks. instabilitet i skuldre. Operasjoner på de rammet av denne bindevevssykdommen krever helt andre forberedelser og post-operative hensyn grunnet lengre restitusjonstid.
NESTE SIDE: – Dette Bør du Vite om FIBROMYALGI
 – Følg gjerne Vondt.net på YOUTUBE
– Følg gjerne Vondt.net på YOUTUBE
 – Følg gjerne Vondt.net på FACEBOOK
– Følg gjerne Vondt.net på FACEBOOK




Excellent! (Utmerket artikkel).